曾宪林医生的科普号
- 精选 内窥镜技术在腰椎间盘突出症治疗中的应用
目前用于治疗腰椎间盘突出症的内窥镜技术包括:腹腔镜下腰椎间盘摘除术、后路显微内窥镜下腰椎间盘切除术(MED)、可扩张管道内窥镜下腰椎间盘切除术、经皮内窥镜椎间盘切除术(PELD),针对上述微创内窥镜技术的进展综述如下。一、腹腔镜下腰椎间盘摘除术1991年Obenchain首次报道了腹腔镜下经腹腔入路行腰椎前路L5/S1椎间盘切除术。2000年Bezawa等认为应用腹腔镜下腹膜后侧方入路可处理L1~S1节段的极外侧型腰椎间盘突出、神经根管减压,尤其适用于L5/S1节段。腹腔镜下腰椎前路突出椎间盘髓核摘除术具有:手术创伤小、出血少,腹腔镜监视下误伤几率低;纤维环减压孔确切,髓核摘除彻底;术后卧床时间短(2~3d可下地),有利残留髓核组织挤出;对脊柱稳定性影响小;无神经根、硬膜囊粘连、压迫之虑;手术重复性好等优点。腹腔镜下腰椎间盘摘除术适用于单纯性腰椎间盘突出,纤维环和/或后纵韧带完整,突出椎间盘无上、下移位,无明显椎管狭窄、关节突增生、黄韧带肥厚的病例。可能的并发症有腹腔内脏器损伤及大血管损伤、动静脉血栓形成、输尿管损伤、逆行射精等。有严重腹部创伤史和严重心肺疾患者不适于腹腔镜下手术。二后路显微内窥镜下腰椎间盘切除术(MED)1997年Foley和Smith研制并首次报道MED,其将传统开放手术方法与现代微创内窥镜技术完美相结合,使开放式腰椎间盘手术达到微创化和内窥镜化,通过内窥镜放大,在监视屏幕上清晰显示手术区域各组织解剖结构,显著降低手术对各种组织结构的损伤,以及对脊柱稳定性的影响,术中只需咬除少部分椎板边缘即可完成手术,最大限度保持了腰椎的稳定性,减轻了术后硬膜囊粘连。MED技术使腰椎间盘的手术治疗将会更趋向微创化、有效化,是未来发展和努力的方向。正确地选择手术适应证是MED成功的关键。因MED内窥镜下手术操作空间有限和二维手术视野,不仅对手术仪器要求较高,还要求手术者拥有较高的触觉敏感性和空间辨别能力,能够具有“手-眼分离”的操作能力。手术适应证选择不当是导致MED手术效果不佳的重要原因。MED手术适应证的选择要比传统开放手术更加谨慎和严格,为此提出了由浅入深、由易到难的分阶段手术适应证选择原则;MED手术并发症发生率较低,临床上最多见的为硬脊膜撕裂(2.5%~6.9%),其次为出血、椎间隙感染(0.5%~3.2%)、神经根损伤以及定位错误等,其中多与手术适应证选择不当、手术指征掌握不严、术前评估不准以及操作不熟练有关。三可扩张管道内窥镜下腰椎间盘切除术(METRx)METRx的设计目的是微创减压后便于行椎间植骨融合、固定。METRx内窥镜系统是美国SOFAMORDANEK公司在原MED系统的基础上推出的第二代METRx内窥镜系统。与初期的MED系统相比METRx系统在图像质量、器械类型、操作空间上都有了明显改进,经后路内窥镜(METRx)下手术治疗腰椎间盘退变疾病是通过建立工作通道、借助内窥镜观察、应用特殊工具、在较小的空间里完成手术操作的一项微创技术。该手术对腰背部肌肉行逐级扩张,因此损伤小、术后瘢痕形成少,对脊柱稳定性影响轻,但其操作不同于传统开放手术,对术者要求较高,有较陡峭的学习曲线,也有其特殊的手术并发症如定位错误和置管偏差、硬脊膜损伤、神经根及马尾神经损伤、大血管损伤等。四经皮内窥镜椎间盘切除术(PELD)自Valls等于1948年描述经皮椎体活检术以来,经皮的手术器械和手术技巧都在稳步更新。1986年,Schreiber等将关节镜引入经皮髓核切除术,优良率为95%。1993年,Mayer和Brock采用可成角内镜及可屈式器械的改良经皮内窥镜技术取得了与开放手术相同的疗效。Yeung等在1997研制出第三代经皮内窥镜系统,并应用于临床,随着手术器械的改进及手术经验的积累,经皮内窥镜椎间盘切除术(PELD)得到了不断发展。经皮内窥镜下椎间盘切除术创伤小、出血少、视野清晰、操作精细、术后恢复快、手术效果优良。PELD的实施需要对纤维环周围解剖、安全三角工作区、纤维环开窗镜下位点、神经根孔和神经根镜下外观等知识有深刻的理解,同时术中需要交替使用内窥镜和操作器械,不能直视下同步完成操作,视野和椎间孔狭小空间及较陡的操作学习曲线限制了其临床应用。无论与传统开放手术比较,还是与显微椎间盘切除以及显微内窥镜下椎间盘切除手术比较,PELD治疗极外侧型腰椎间盘突出症具有更加微创的优点,出血极少;局部麻醉安全可靠,通过内窥镜下充分清除突出的椎间盘,直接减压神经根,患者术后即刻可感受神经根症状改善。采用PELD组织损伤轻,术后次日患者可离床活动并出院。PELD的适应证取决于内镜手术自身在患者解剖上的局限,以及医生对内镜手术技术掌握和经验积累。禁忌证决定于外科医生的手术经验和技巧,但妊娠、严重脊柱退变、椎管狭窄、脊柱不稳、椎管内粘连、髓核组织游离明显者应为禁忌证。五全内窥镜下腰椎间盘摘除术(FLD)FLD是刚刚发展起来的一项技术,其优点在于切口小,对组织的损伤有限,手术视野内照明效果好,操作简便,对脊柱稳定性结构破坏小,能比较彻底地解决神经根压迫症状,同时能避免伤及神经根和硬膜囊,术后患者身体恢复快。FLD的手术适应证为临床上已考虑行椎间盘髓核摘除术,具有该术式明确的手术指征,患者年龄一般在50岁以下者。相对手术禁忌证包括:间歇性跛行为主,典型腰椎管狭窄表现,症状与查体不相符合,经CT、MRI证实有发育性、退变性、增生性椎管狭窄,严重钙化、骨化者。综合上述内窥镜技术在治疗腰椎间盘突出症的应用,均具有创伤小、出血少、恢复快、并发症少,并能保持脊柱的稳定,术后无明显疤痕或粘连形成等优点,已成为治疗LDH的新趋势。随着对操作技术和手术操作器械的进一步改进及对椎间盘复发相关因素的研究,脊柱微创内窥镜下治疗腰椎间盘突出症有了飞速发展,但我们在采用微创内窥镜技术治疗腰椎间盘突出症时要严格掌握各种疗法的原理、适应证及禁忌证,对患者采取个体化的治疗方案,不能盲目扩大手术适应证。
曾宪林 主任医师 武汉协和医院 骨科4335人已读 - 引用 腰椎间盘突出症的自我治疗
腰椎间盘突出症是一种临床常见病,目前我国体力劳动者中有15%-20%的人患有此病。腰椎间盘突出症是临床上引起腰腿痛最常见的原因。应引起我们足够的重视。 人体的脊柱是由多块椎骨组成,两块椎骨间有一个盘
陈为坚 主任医师 广州医科大学附属第五医院 骨科31.1万人已读 - 引用 胸腰椎内固定术出院后康复训练
一般的胸腰椎内固定术后均在外支具保护下可下地活动,注意平卧位戴好支具后再翻身下床,上床侧卧后再卸下支具。有重度骨质疏松等其他疾病者根据患者具体情况需要适当延长卧床休息时间,特别注意,患者卧床休息时需要完全平卧、侧卧或俯卧,严禁半卧位。术后早期可进行功能锻炼,按循序渐进的原则,逐步增加训练时间和训练强度,早期可进行下肢直腿抬高、下肢各关节屈伸锻炼,根据情况适当进行仰卧位抬臀、俯卧位单腿后伸、双腿后伸等腰背肌功能训练,三个月后可进行完全的腰背肌功能锻炼(具体方法见右下图)。各种功能锻炼的时间和强度根据患者的自我感受调整,原则上进行一定的功能锻炼后第二天锻炼部位略有酸痛不适感为适宜,若第二天锻炼部位明显疼痛,说明锻炼的强度太大,适当减量或停止锻炼,等待疼痛缓解后再逐步进行功能锻炼。髋膝关节屈伸锻炼下肢直腿抬高锻三点式腰背肌锻炼单腿后伸锻炼 双腿后伸锻炼上半身小飞燕锻炼小飞燕 锻炼
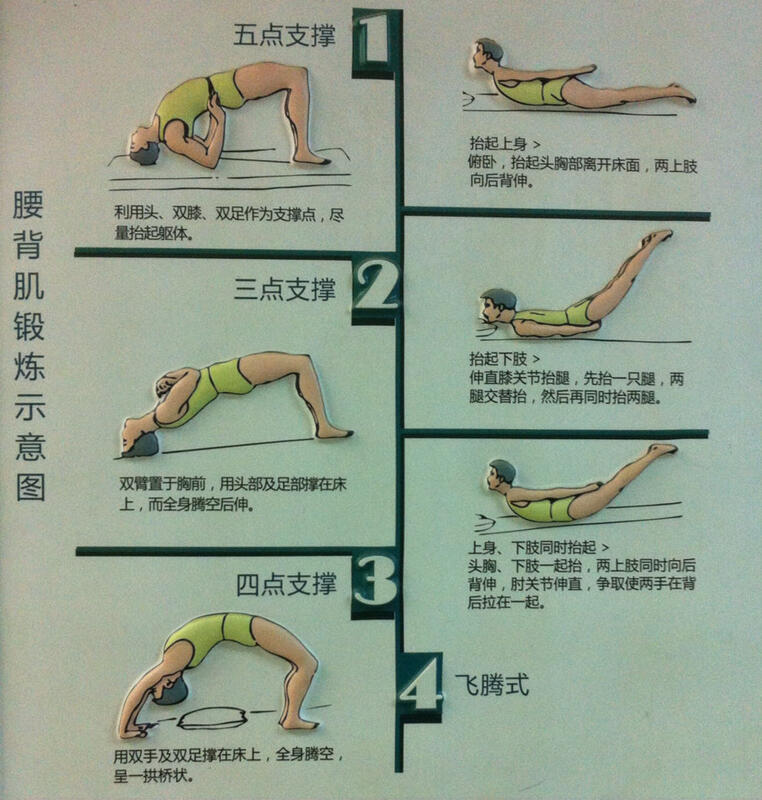
邓俊才 副主任医师 郫都区中医医院 脊柱外科1.7万人已读 - 引用 如何进行腰背肌锻炼?
腰背肌锻炼的目的是增加肌肉力量,稳定脊柱,减轻“驼背”和缓解疼痛,这对于腰椎术后病人的恢复是十分重要的,应在医务人员的指导下进行。一般很容易学会,但必须有恒心和毅力。 简单易学,应用广泛的有“五点支
 于海龙 副主任医师 北部战区总医院 骨科3.1万人已读
于海龙 副主任医师 北部战区总医院 骨科3.1万人已读 - 引用 腰椎术后早期康复训练
1.床上锻炼术后生命体征平稳后,即刻指导患者开始进行下列锻炼。(1) 吸气时挺胸,呼气时还原。(2) 下肢肌肉等长舒缩训练,包括双下肢股四头肌、股内收外展及胫前肌群等长舒缩训练。各肌群分别舒缩15-3
吴晓东 主任医师 上海长征医院 脊柱外科2.7万人已读 - 医学科普 腰痛稍作休息又好转,可能是腰椎管狭窄
腰椎管狭窄引起腰腿痛,与一般腰椎间盘突出症类似,但要加以区分,以免延误治疗。 腰部疼痛,休息后又有好转,很多人会认为是腰疼是劳累所致,并未在意,更未加以医疗干预、检查,其实此时的腰疼很有可能是腰椎管狭
曾宪林 主任医师 武汉协和医院 骨科2649人已读 - 典型病例 椎间孔镜治疗腰椎间盘突出症典型病例曾宪林 主任医师 武汉协和医院 骨科1101人已读
- 医学科普 椎间孔镜在椎间盘突出手术中的应用
当今外科技术发展的方向为微创化和智能化,在达到与传统开放手术相同或更好的手术效果的前提下尽可能地减少手术创伤已经成为新的趋势。随着脊柱基础理论、生物力学研究、脊柱外科技术与器械的发展和进步,脊柱微创手术适应证逐渐扩大,其中内窥镜技术更是促进了微创脊柱外科的发展。腰椎间盘突出症是脊柱外科常见疾病,疼痛发生机制主要包括:机械压迫机制、炎症化学性刺激、自身免疫反应等。虽大多可通过保守治疗治愈,但仍有10%~20%的患者需要手术治疗。长期以来大多采用开放手术治疗,开放手术存在创伤较大,对骨性结构破坏较多,影响脊柱稳定性,术后瘢痕粘连严重可致腰痛复发,以及患者康复时间长等问题。随着微创脊柱外科技术的不断改进和发展,以及先进手术设备如激光、射频和导航技术的临床应用,越来越多的微创技术应用于腰椎间盘突出症的治疗。与传统开放手术相比,微创治疗具有创伤小、疗效确切、并发症少、不破坏脊柱稳定性、患者痛苦少、恢复快等优点,深受医患双方欢迎,已成为治疗腰椎间盘突出症的新趋势。一些微创方法如臭氧、胶原酶注射、经皮激光髓核消融等采用髓核中心减压,致突出物回缩,最终受压部位间接减压,使得症状缓解,但突出压迫部位不能完全消除,有时影像学的检查显示突出物仍然存在,复发的可能性增加。因此,这些技术难以防止病情复发,也难以维持远期疗效。19世纪80年代,ParvizKambin和Hijikata首先开始应用工作管道进行椎间盘切除手术,之后在1996年,美国食品药品管理(FoodandDrugAdministration,FDA)批准脊柱内窥镜系统使用。随之,脊柱内窥镜技术用于治疗腰椎间盘突出症被逐步开展1998年Yeung提出经椎间盘后外侧“安全三角区”入路,首先进入椎间盘组织,由椎间盘内向外切除椎间盘组织(the inside-outintradiscaltechnique),内窥镜视野下首先见到椎间盘内组织,减压过程中见到是手术视野顶部的后纵韧带,因此,手术操作相对简单,不容易损伤椎管内的神经根,硬脊膜囊和血管。其适应证为:包容性椎间盘突出;后纵韧带下型椎间盘突出;椎间孔内和椎间孔外的极外侧型椎间盘突出,对于合并椎间孔狭窄,可以先行椎间孔成形术,再进一步行椎间盘切除术。 2003年Hooglang采用椎间孔入路内镜直视下“由外向内”切除突出的椎间盘组织,同时可探查硬膜外间隙、侧隐窝、椎间孔出口神经根和椎管内行走神经根,这一技术被称为TESSYS技术。该技术设计了一整套不同直径的绞刀,逐级绞除部分上关节突前下缘骨质结构,扩大椎间孔。经椎间孔扩大成形后将手术工作导管直接置入椎管内,在椎间孔镜的直视下经硬脊膜前间隙直接取出脱出或游离的腰椎间盘组织,该技术可以处理任何突出或脱出于椎管内的髓核组织,可以直视下对神经根进行减压,不破坏脊柱后方结构的完整性,保留了黄韧带,减少了由于术后出血、粘连、瘢痕形成等引起的临床症状。 TESSYS技术能清晰地辨认突出和变性的髓核组织、破裂的纤维环、受压水肿的神经根和随呼吸波动的硬膜囊。应用配套的手术器械可方便的进行病变髓核组织的摘除和神经根的减压松解,手术视野清晰。应用可屈曲的射频电极,不仅能消融突出和脱垂的髓核组织,还能对盘内退变的髓核组织进行热凝成型,对破裂的纤维环进行修复,既保留了椎间盘的生理功能又减少了术后复发。尤其对做过一次手术需要翻修的病人,由于有瘢痕的粘连,后路手术难度较大,出血较多,经侧路椎间孔镜下技术可以避开后方的粘连及瘢痕,对神经根周围进行减压。YESSTM系统与临床常用的MED系统比较,有其自身的一些优点。首先,MED系统采用的是经后方入路的内窥镜技术,在置入内窥镜过程中,需要穿过脊柱椎旁肌肉,主要是多裂肌,会对多裂肌等椎旁肌造成损伤,而YESSTM系统采用的是经过椎间孔系统入路,避免了对椎旁肌的损伤。其次,不同入路对于椎间孔的减压效果也不相同。OsmanSG等研究表明,采用后路入路对椎间孔减压只能使椎间孔扩大34.2%,而经椎间孔入路却可达到45.5%,采用经椎间孔入路能够获得更好的减压效果。第三,后路减压由于对后方的椎板和小关节突造成一定的破坏,因而可能增加上下节段的活动度,具有潜在的导致腰椎失稳的可能,而经椎间孔入路则不会造成腰椎失稳。最后,经椎间孔入路能够直视椎间孔的减压,因而可以有效的保证减压的彻底。由于TESSYS技术创伤更小,可以在局麻下病人清醒的状态下完成,减少了神经根损伤的危险性,手术切口小,后方的结构破坏少,术中出血量少,可以让病人更早的下床活动,缩短了康复时间。
曾宪林 主任医师 武汉协和医院 骨科2818人已读





